มะเร็งเต้านมเป็นการเจริญเติบโตที่ไม่สามารถควบคุมได้ของเซลล์ที่เริ่มต้นในเนื้อเยื่อเต้านม ผู้หญิงประมาณหนึ่งในแปดในสหรัฐอเมริกาจะพัฒนาสภาพในช่วงชีวิตของพวกเขาตามสถาบันสุขภาพแห่งชาติ (NIH)
มันเป็นมะเร็งที่พบบ่อยที่สุดเป็นอันดับสองในผู้หญิงหลังมะเร็งผิวหนังและในปี 2565 ผู้หญิงสหรัฐฯมากกว่า 287,000 คนได้รับการวินิจฉัยว่าเป็นโรคสถาบันมะเร็งแห่งชาติ-
มะเร็งเต้านมมักได้รับการวินิจฉัยโดยทั่วไปในผู้หญิงอายุ 65-74 ปี โรคนี้ยังสามารถเกิดขึ้นได้ในผู้ชาย แต่มันก็น้อยกว่ามาก: มะเร็งเต้านมเพศชายมีสัดส่วนน้อยกว่า 1% ของผู้ป่วยมะเร็งเต้านมทั้งหมดตาม NCI
อัตราการรอดชีวิตสำหรับมะเร็งเต้านมเพิ่มขึ้นในช่วงไม่กี่ปีที่ผ่านมา ระหว่างปี 2555-2561 ผู้ป่วยมะเร็งเต้านมประมาณ 90.6% อาศัยอยู่อย่างน้อยห้าปีหลังจากการวินิจฉัยของพวกเขาตาม NCI
อะไรเป็นสาเหตุของมะเร็งเต้านม?
สาเหตุที่แน่นอนของมะเร็งเต้านม - นั่นคือสิ่งที่ทำให้เซลล์เต้านมเริ่มเติบโตจากการควบคุม - ไม่เป็นที่รู้จัก การรวมกันของพันธุศาสตร์ของบุคคลและสภาพแวดล้อมของพวกเขาน่าจะมีบทบาทในการพัฒนาของโรคตามข้อมูลคลินิกมาโย-
ในกรณีมะเร็งเต้านมประมาณ 5 ถึง 10 เปอร์เซ็นต์การกลายพันธุ์ทางพันธุกรรมจะเชื่อมโยงกับโรค ตัวอย่างเช่นผู้หญิงที่มีการกลายพันธุ์ในยีน BRCA มีความเสี่ยงเพิ่มขึ้นสำหรับมะเร็งเต้านม การศึกษาบางชิ้นแสดงให้เห็นว่าผู้หญิงที่มีการกลายพันธุ์ในยีน BRCA1 มีโอกาส 50% ถึง 70% ในการเป็นมะเร็งเต้านมเมื่ออายุ 70 ปีและผู้หญิงที่มีการกลายพันธุ์ในยีน BRCA2 มีโอกาส 40% ถึง 60%มูลนิธิ Susan G. Komenองค์กรที่ไม่แสวงหาผลกำไรที่ให้เงินทุนวิจัยมะเร็งเต้านมและผู้สนับสนุนสำหรับผู้ป่วย

ปัจจัยเสี่ยงอื่น ๆ ได้แก่ ประวัติครอบครัวของมะเร็งเต้านมเริ่มมีประจำเดือนก่อนอายุ 12 หรือต้องผ่านวัยหมดประจำเดือนหลังอายุ 55 ปีไม่มีลูกและใช้การรักษาด้วยฮอร์โมนหลังจากวัยหมดประจำเดือนสมาคมมะเร็งอเมริกัน- อย่างไรก็ตามผู้หญิงส่วนใหญ่ที่เป็นมะเร็งเต้านมไม่มีปัจจัยเสี่ยงต่อโรคใด ๆ นอกเหนือจากเพศและอายุของพวกเขา ACS กล่าว
หน้าอกที่หนาแน่นมากอาจเป็นปัจจัยเสี่ยง เนื้อเยื่อเต้านมประกอบด้วยต่อมนมท่อนมเนื้อเยื่อสนับสนุน (เนื้อเยื่อเต้านมหนาแน่น) และเนื้อเยื่อไขมัน (เนื้อเยื่อเต้านมที่ไม่หนาแน่น) ผู้หญิงที่มีหน้าอกหนาแน่นมีเนื้อเยื่อหนาแน่นกว่าเนื้อเยื่อไขมันคลินิกมาโย- ระดับความหนาแน่นสามารถบันทึกได้บนแมมโมแกรมและแบ่งออกเป็นระดับต่อไปนี้:
A: เกือบจะอ้วนทั้งหมด(ผู้หญิงประมาณ 1 ใน 10 มีผลลัพธ์นี้)
B: พื้นที่กระจัดกระจายของความหนาแน่น fibroglandular(บัญชีประมาณ 4 ใน 10 ผู้หญิง)
C: หนาแน่นต่างกัน(บางพื้นที่ของเนื้อเยื่อที่ไม่หนาแน่น แต่ส่วนใหญ่มีความหนาแน่นประมาณ 4 ใน 10 ผู้หญิงมีผลลัพธ์นี้)
D: หนาแน่นมาก(เนื้อเยื่อเต้านมเกือบทั้งหมดมีความหนาแน่นประมาณ 1 ใน 10 ผู้หญิงมีผลลัพธ์นี้)
จากการสำรวจปี 2023 ที่ตีพิมพ์ในJama Network เปิดผู้หญิงที่มีเต้านมหนาแน่นมากต้องเผชิญกับความเสี่ยงของมะเร็งเต้านมสูงกว่าผู้หญิงที่มีเต้านมที่มีความหนาแน่นต่ำถึงสี่เท่า
โรคมะเร็งเต้านมคืออะไร?
ไม่ใช่ทุกคนที่เป็นมะเร็งเต้านมจะมีอาการก่อนที่จะได้รับการวินิจฉัย แต่ตามศูนย์ควบคุมและป้องกันโรค(CDC), อาการที่เป็นไปได้ของโรค ได้แก่ :
- ก้อนในเต้านมหรือรักแร้
- ความหนาหรือบวมของส่วนหนึ่งของเต้านม
- การลดขนาดของเต้านมหรือการระคายเคืองผิวหนัง
- ผิวสีแดงหรือเป็นขุยในบริเวณหัวนม
- หัวนมคว่ำหรือปวดในบริเวณหัวนม
- หัวนมปล่อยนอกเหนือจากนมแม่
- การเปลี่ยนแปลงขนาดหรือรูปร่างของเต้านม
เป็นสิ่งสำคัญที่จะต้องทราบว่าแม้อาการเหล่านี้ไม่ได้หมายถึงความร้ายกาจมีอยู่และมักจะส่งสัญญาณว่ามีเงื่อนไขที่อ่อนโยนเช่นถุงหรือการติดเชื้อ
การตรวจคัดกรองมะเร็งเต้านม
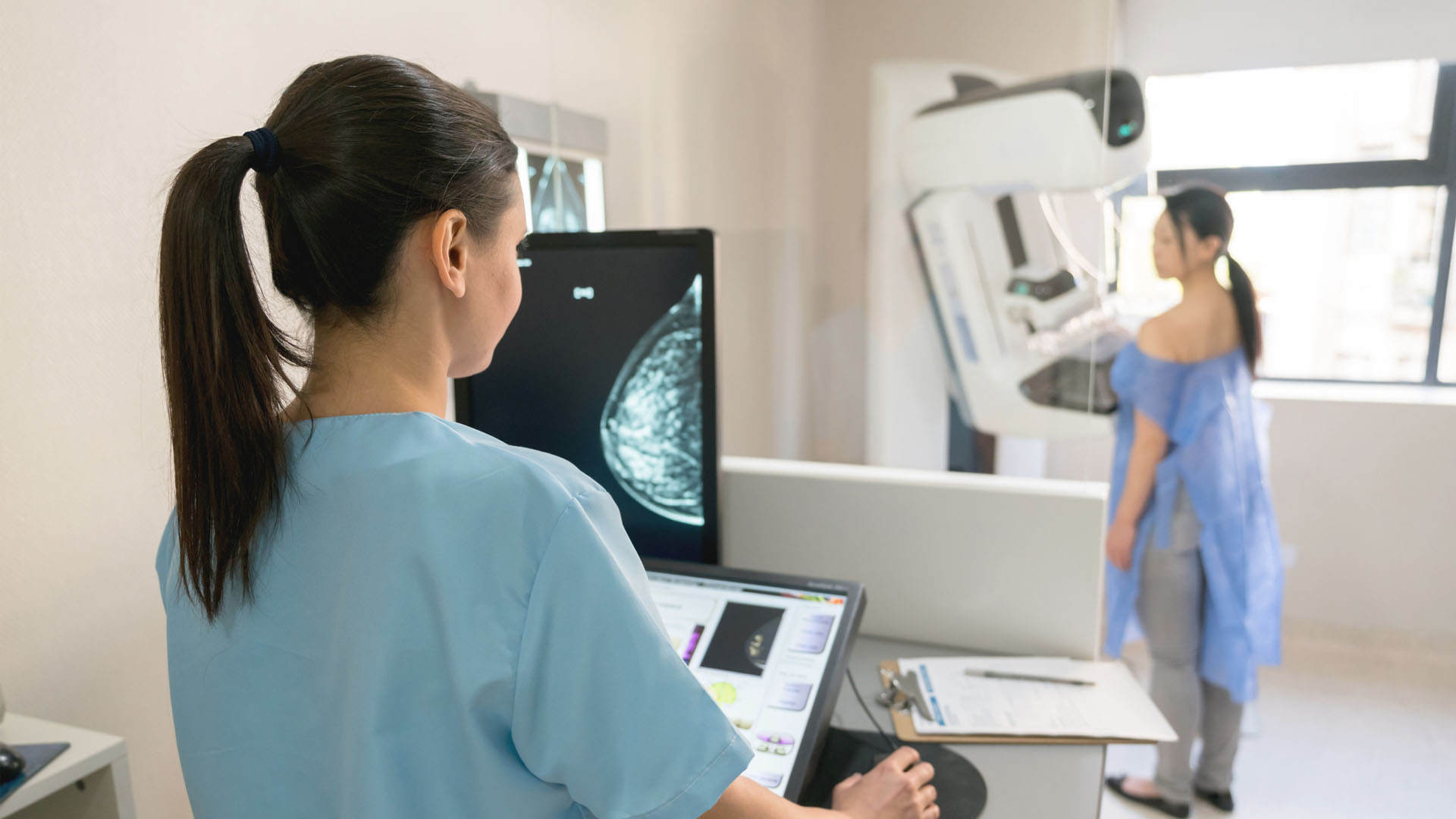
การทดสอบการตรวจคัดกรองมะเร็งเต้านมจะทำกับผู้หญิงที่ปราศจากอาการโดยมีเป้าหมายในการจับโรคก่อน หนึ่งในการทดสอบการคัดกรองหลักคือแมมโมแกรมหรือรังสีเอกซ์ของเต้านม กองเรือรบบริการป้องกันของสหรัฐอเมริกาแนะนำให้แมมโมแกรมทุกสองปีสำหรับผู้หญิงอายุ 50 ถึง 74 ปี
อย่างไรก็ตามเมื่อผู้หญิงควรเริ่มที่จะได้รับแมมโมแกรมและพวกเขาควรได้รับความถี่ได้รับการถกเถียงกัน ตัวอย่างเช่นสมาคมโรคมะเร็งอเมริกันแนะนำให้ผู้หญิงได้รับแมมโมแกรมตัวแรกของพวกเขาเริ่มต้นที่อายุ 40 ปีและรับพวกเขาทุกปีหลังจากนั้น
การศึกษาบางอย่างแนะนำให้ใช้ประโยชน์จากการคัดกรองแมมโมแกรมปกติ การศึกษาปี 2556 ของผู้ป่วยมะเร็งเต้านมในบอสตันตีพิมพ์ในวารสารมะเร็งพบว่าในหมู่ผู้หญิงที่เสียชีวิตจากโรคส่วนใหญ่ไม่ได้รับการตรวจคัดกรองมะเร็งเต้านมปกติ อย่างไรก็ตามนักวิจัยบางคนวิพากษ์วิจารณ์การศึกษาเพราะไม่ได้ดูอัตราการคัดกรองในหมู่ผู้หญิงที่รอดชีวิตจากมะเร็งเต้านม
ข้อกังวลสำคัญเกี่ยวกับการตรวจคัดกรองมะเร็งเต้านมคือการเพิ่มความเสี่ยงของการ "overdiagnosis" นั่นคือการวินิจฉัยโรคมะเร็งที่จะไม่ทำให้เกิดโรคที่เห็นได้ชัดเจนในช่วงชีวิตของผู้หญิง การศึกษาปี 2555 ที่ตีพิมพ์ในวารสารพงศาวดารอายุรศาสตร์พบว่ามากถึง 25% ของผู้หญิงที่ได้รับการวินิจฉัยว่าเป็นมะเร็งเต้านมผ่านแมมโมแกรมถูก overdiagnosed จริง ๆ
การศึกษาอีกครั้งในปี 2555 ตีพิมพ์ในไฟล์วารสารการแพทย์นิวอิงแลนด์พบว่าในขณะที่แมมโมแกรมได้เพิ่มการตรวจหามะเร็งเต้านมระยะแรกพวกเขาได้ทำเพียงเล็กน้อยเพื่อลดความเสี่ยงของการเสียชีวิตจากมะเร็งเต้านมระยะสูง
นอกจากนี้ยังมีความกังวลว่า mammograms บ่อยครั้งเพิ่มโอกาสที่ผู้หญิงจะได้รับผลบวกผิด ๆ : การศึกษาในปี 2011 ในวารสารพงศาวดารอายุรศาสตร์พบว่า 61% ของผู้หญิงที่ได้รับแมมโมแกรมประจำปีจะมีผลลัพธ์เชิงบวกที่ผิดพลาดอย่างน้อยหนึ่งรายการในช่วงทศวรรษที่ผ่านมา
CDC แนะนำให้ผู้หญิงอายุ 40 ถึง 49 ปีพูดคุยกับแพทย์เกี่ยวกับเวลาที่จะเริ่มต้นแมมโมแกรมและบ่อยแค่ไหนที่จะได้รับพวกเขา
การทดสอบการตรวจคัดกรองอื่น ๆ สำหรับมะเร็งเต้านมรวมถึงการตรวจเต้านมทางคลินิกซึ่งแพทย์รู้สึกถึงก้อนหรือการเปลี่ยนแปลงในเต้านมหรือการตรวจสอบตัวเองเมื่อผู้หญิงตรวจเต้านมของเธอเองสำหรับก้อนหรือการเปลี่ยนแปลงขนาดหรือรูปร่าง อย่างไรก็ตามไม่พบการตรวจเต้านมทางคลินิกหรือการตรวจสอบด้วยตนเองเพื่อลดความเสี่ยงของการตายจากมะเร็งเต้านมตาม CDC ดังนั้นหากผู้หญิงมีการสอบเหล่านี้พวกเขาควรได้รับแมมโมแกรมเช่นกันหากพวกเขาอยู่ในกลุ่มอายุที่แนะนำให้แมมโมแกรม
มะเร็งเต้านมได้รับการวินิจฉัยอย่างไร?
หากวิธีการคัดกรองเผยมะเร็งเต้านมที่เป็นไปได้การทดสอบการติดตามจะทำเพื่อยืนยันการวินิจฉัย เหล่านี้รวมถึง:
- การทดสอบการถ่ายภาพเช่นแมมโมแกรมสแกน MRI หรืออัลตราซาวด์เต้านม แต่ละวิธีเหล่านี้สร้างภาพภายในของเต้านมที่ช่วยให้แพทย์เห็นมวลที่มีศักยภาพ
- การตรวจชิ้นเนื้อซึ่งใช้เซลล์จากก้อนที่น่าสงสัยเพื่อศึกษาในห้องปฏิบัติการพยาธิวิทยาเพื่อตรวจสอบว่าพวกเขาเป็นมะเร็งหรือไม่ เซลล์จะถูกสกัดผ่านเข็มพิเศษหรือในระหว่างการผ่าตัด
หากได้รับการยืนยันมะเร็งแพทย์จะทำการทดสอบเพิ่มเติมเพื่อตรวจสอบว่ามะเร็งแพร่กระจายภายในเต้านมไปยังต่อมน้ำเหลืองหรือส่วนอื่น ๆ ของร่างกาย
มะเร็งเต้านมในรูปแบบแรกสุดเรียกว่ามะเร็งท่อในแหล่งกำเนิดและหมายความว่าเซลล์มะเร็งถูก จำกัด อยู่ที่ท่อนมในเต้านม มะเร็งเต้านมชนิดนี้ไม่รุกราน (หมายความว่ามันไม่ได้แพร่กระจายไปยังส่วนอื่น ๆ ของเต้านม) และเป็นรูปแบบที่รักษาได้มากที่สุดของโรค
หากมะเร็งเต้านมแพร่กระจายเกินกว่าท่อและบุกเข้าสู่เนื้อเยื่อเต้านมอื่น ๆ มันจะเรียกว่ามะเร็ง ductal infiltrating นี่เป็นรูปแบบที่พบบ่อยที่สุดของโรคซึ่งคิดเป็นเกือบ 80% ของมะเร็งเต้านมตามJohns Hopkins School of Medicine- ในที่สุดรูปแบบของโรคนี้สามารถแพร่กระจายไปยังต่อมน้ำเหลืองหรือส่วนอื่น ๆ ของร่างกาย
หลังจากการวินิจฉัยแพทย์ยังได้เรียนรู้ว่าเนื้องอกเกิดจากการกลายพันธุ์ทางพันธุกรรมผ่านครอบครัวหรือไม่หรือมีตัวรับฮอร์โมนในเซลล์มะเร็งเต้านมซึ่งบ่งชี้ว่ามะเร็งอาจตอบสนองต่อการรักษาด้วยฮอร์โมน
มะเร็งเต้านมได้รับการรักษาอย่างไร?
การรักษามะเร็งเต้านมขึ้นอยู่กับชนิดของมะเร็งและไม่ว่าจะแพร่กระจายภายในเต้านมหรือส่วนอื่น ๆ ของร่างกาย หลายคนที่เป็นโรคได้รับการรักษามากกว่าหนึ่งครั้ง CDC กล่าว โดยทั่วไปการรักษาจะกำหนดเป้าหมายมะเร็งในตำแหน่งหรือกำหนดเป้าหมายเซลล์มะเร็งทั่วร่างกาย
การรักษาในท้องถิ่นรวมถึงการผ่าตัดและรังสีซึ่งพยายามที่จะกำจัดหรือทำลายมะเร็งในเต้านมโดยไม่ส่งผลกระทบต่อส่วนที่เหลือของร่างกาย การผ่าตัดอาจรวมถึงการผ่าตัด lumpectomy-การผ่าตัดรักษาเต้านมที่กำจัดเนื้องอกและส่วนหนึ่งของเนื้อเยื่อโดยรอบ-หรือการผ่าตัดมะเร็งเต้านมที่ก้าวร้าวมากขึ้นซึ่งจะกำจัดเต้านมทั้งหมดและมักจะทำในกรณีขั้นสูงมากขึ้นมูลนิธิมะเร็งเต้านมแห่งชาติ-

การรักษาอย่างเป็นระบบ (ซึ่งส่งผลกระทบต่อร่างกายทั้งหมด) ได้รับจากปากหรือผ่านกระแสเลือดและเซลล์มะเร็งเป้าหมายทั่วร่างกาย สิ่งเหล่านี้รวมถึงเคมีบำบัดซึ่งใช้ยาพิษเช่น cyclophoshamide (บางครั้งเรียกโดยชื่อแบรนด์, cytoxan) หรือ methotrexate มะเร็งเชื้อเพลิงจากฮอร์โมนฮอร์โมนเอสโตรเจนหรือฮอร์โมนสามารถรักษาด้วยฮอร์โมนยับยั้งเช่น tamoxifen หรือ raloxifene (EVISTA)
การรักษาอย่างเป็นระบบเมื่อเร็ว ๆ นี้ ได้แก่ การบำบัดทางชีวภาพซึ่งใช้ระบบภูมิคุ้มกันเพื่อต่อสู้กับมะเร็งและเป้าหมายเซลล์มะเร็งเต้านมที่มีโปรตีนในระดับสูง ชีววิทยาที่ใช้กันทั่วไปคือ bevacizumab (avastin) หรือ trastuzumab (Herceptin)
ผู้ป่วยมีแนวโน้มที่จะเห็นแพทย์หลายคนสำหรับการรักษาของเธอรวมถึงศัลยแพทย์ผู้เชี่ยวชาญด้านเนื้องอกวิทยาทางการแพทย์และผู้เชี่ยวชาญด้านรังสีรักษาโรครังสีตาม CDC
บทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลเท่านั้นและไม่ได้หมายถึงการให้คำแนะนำทางการแพทย์
ทรัพยากรเพิ่มเติม




