ไม่กี่วันก่อนวันเกิดปีที่ 91 ของเธอมาร์กาเร็ตคีแนนกลายเป็นคนแรกในโลกที่ได้รับวัคซีนไฟเซอร์-บิออนเทคโควิด -19 นอกการทดลองทางคลินิก
คีแนนผู้เล่นคาร์ดิแกนลายจุดบนเสื้อเชิ้ตเทศกาลได้รับการฉีดวัคซีนสองขนาดครั้งแรกที่โรงพยาบาลมหาวิทยาลัยโคเวนทรีในอังกฤษไวรัสตอนนี้ติดเชื้ออย่างน้อย 70 ล้านคนทั่วโลกและเสียชีวิต 1.5 ล้านคน วิลเลียมเชกสเปียร์อายุ 81 ปีชื่อต่อไปสำหรับวัคซีน
คีแนนและเช็คสเปียร์เป็นมนุษย์คนแรกที่อยู่นอกการทดลองเพื่อรับวัคซีนที่ควบคุม "mRNA" เทคโนโลยีที่ค่อนข้างใหม่นี้ซึ่งขึ้นอยู่กับการสังเคราะห์ของรหัสพันธุกรรมที่เรียกว่า MessengerRNA(mRNA) ถึงระบบภูมิคุ้มกันยังไม่ได้รับการอนุมัติสำหรับก่อนหน้านี้วัคซีนในโลก
ที่เกี่ยวข้อง:การอัปเดต Coronavirus Live
แต่ Covid-19การระบาดใหญ่ทำหน้าที่เป็นหลักฐานที่ไม่คาดคิดเกี่ยวกับแนวคิดสำหรับวัคซีน mRNA ซึ่งผู้เชี่ยวชาญกล่าวกับวิทยาศาสตร์การใช้ชีวิตมีศักยภาพในการปรับเปลี่ยนการผลิตวัคซีนในอนาคตอย่างมาก ในความเป็นจริงวัคซีน Covid-19 สองชนิดที่พัฒนาโดย Pfizer และ Moderna มีประสิทธิภาพ 95% และ 94.1% ตามลำดับที่ป้องกันการติดเชื้อด้วยนวนิยายไวรัสโคโรน่าทำให้เกิด COVID-19

ในวันพฤหัสบดี (10 ธันวาคม) คณะผู้เชี่ยวชาญโหวตและแนะนำว่าคณะกรรมการอาหารและยา (FDA) ให้การอนุมัติฉุกเฉินแก่วัคซีนของไฟเซอร์หรืออนุญาตให้แจกจ่ายก่อนที่จะได้รับการอนุมัติอย่างเต็มรูปแบบภายใต้สถานการณ์ฉุกเฉินเช่นการระบาดใหญ่- แผงถูกตั้งค่าให้ประเมินวัคซีนของ Moderna ในวันที่ 17 ธันวาคมพนักงานดูแลสุขภาพและบุคคลที่มีความเสี่ยงในสหรัฐอเมริกาจะได้รับวัคซีนไฟเซอร์เร็วเท่าสัปดาห์หน้า
COVID-19 ได้ "วางรากฐาน" สำหรับการผลิตวัคซีนใหม่อย่างรวดเร็วเช่นวัคซีน mRNA เพื่อต่อสู้กับโรคในอนาคต "ด้วยเทคโนโลยีที่เราพัฒนาขึ้นสำหรับ SARS-COV-2 เราสามารถถ่ายโอนสิ่งนั้นไปยังเชื้อโรคที่เกิดขึ้นใหม่ได้อย่างง่ายดาย"
นี่คือวิธีการทำงานของวัคซีน mRNA และทำไมพวกเขาถึงสร้างความแตกต่างสำหรับการพัฒนาวัคซีน
แตะในกระบวนการธรรมชาติ
วัคซีน mRNA ได้รับแรงบันดาลใจจากพื้นฐานชีววิทยา-
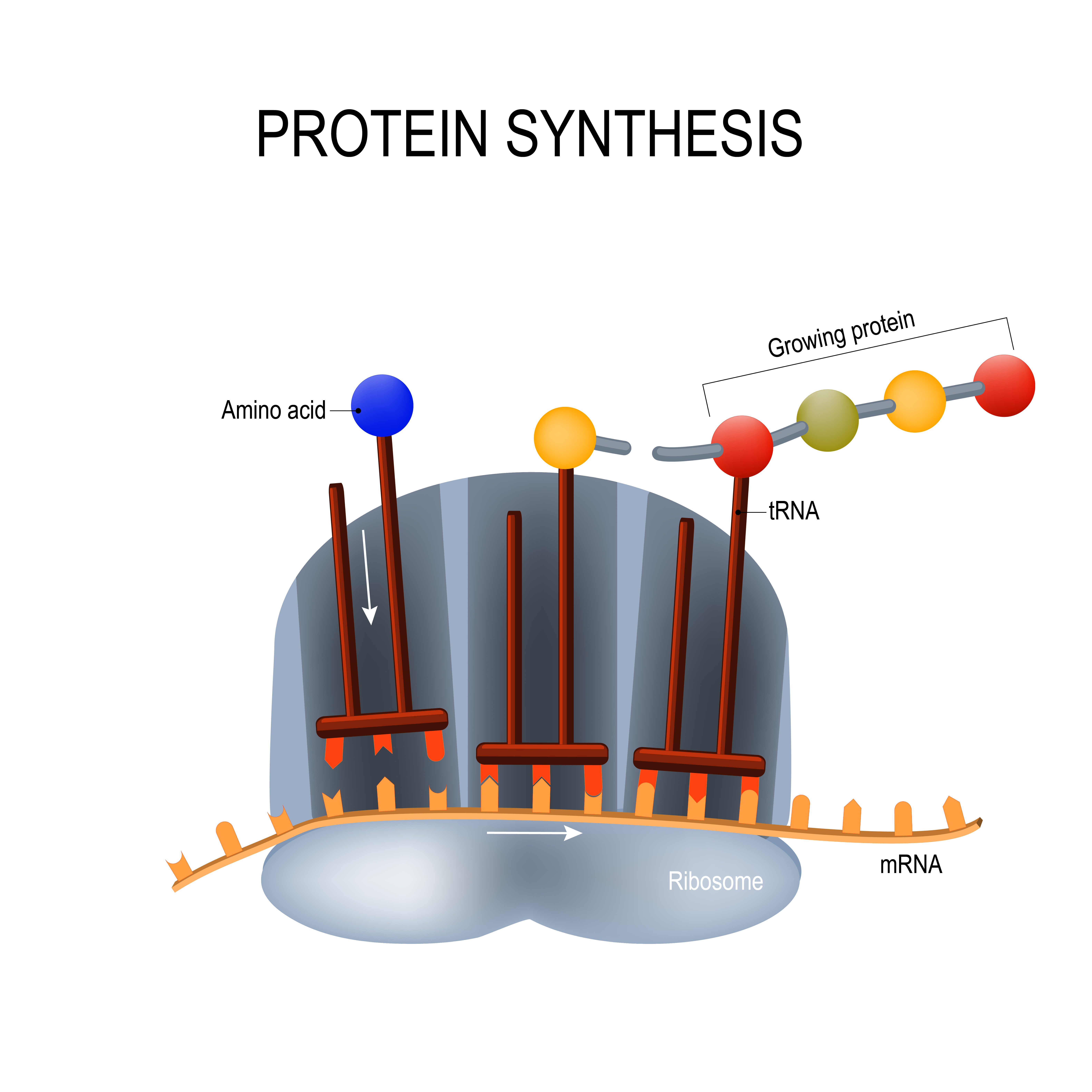
เซลล์เก็บ DNA ที่เก็บรหัสคำแนะนำสำหรับการสร้างโปรตีน- เมื่อเซลล์ต้องการสร้างโปรตีนมันจะคัดลอกคำแนะนำที่เหมาะสมไปยังโมเลกุล RNA Messenger ซึ่งเป็นวัสดุทางพันธุกรรมเดียว เครื่องเซลลูลาร์ที่เรียกว่าไรโบโซมจากนั้นทำงานตามรหัสนี้อ่านและถ่ายภาพการสร้างที่ถูกต้องเพื่อสร้างโปรตีน โปรตีนเป็นคนงานที่สำคัญของร่างกายสร้างโครงสร้างของเซลล์การทำเนื้อเยื่อการเติมปฏิกิริยาเคมีและการส่งข้อความ: หากไม่มีพวกเขาทุกอย่างจะปิดตัวลง
ประมาณสามทศวรรษที่ผ่านมานักวิทยาศาสตร์ตระหนักว่าพวกเขาสามารถสังเคราะห์ mRNA ในห้องแล็บส่งมันเข้าไปในเซลล์มนุษย์และใช้ร่างกายเพื่อสร้างโปรตีนใด ๆ ที่พวกเขาต้องการเช่นโปรตีนที่สามารถช่วยต่อสู้กับโรคต่างๆในร่างกายจากโรคมะเร็งไปจนถึงโรคทางเดินหายใจ ในปีพ. ศ. 2533 นักวิจัยที่มหาวิทยาลัยวิสคอนซินและ บริษัท เทคโนโลยีชีวภาพ Vical Incorporated หาวิธีสร้าง mRNA ที่สามารถนำเซลล์หนูเพื่อสร้างโปรตีนตามข้อมูลของ Business Insider-
ในปี 1990 นักวิทยาศาสตร์ชาวฮังการี Katalin Karikóเริ่มสร้างงานนี้ แต่วิ่งเข้าไปในสิ่งกีดขวางบนถนนใหญ่ซึ่งเป็นสิ่งที่ยิ่งใหญ่ที่สุดที่หนูระบบภูมิคุ้มกันจะถือว่า mRNA สังเคราะห์ต่างประเทศและทำลายมันบางครั้งแม้จะสร้างการตอบสนองการอักเสบที่เป็นอันตราย ทศวรรษต่อมาในขณะที่ทำงานที่มหาวิทยาลัยเพนซิลเวเนียKarikóและดร. Drew Weissman ผู้ทำงานร่วมกันของเธอคิดว่าพวกเขาสามารถสร้างเสื้อคลุมล่องหนสำหรับ mRNA สังเคราะห์โดยการสลับรหัส MRNA สำหรับการเปลี่ยนแปลงเล็กน้อยตามข่าวสถิติ- การแก้ไขเล็ก ๆ นั้นอนุญาตให้ mRNA สังเคราะห์ลื่นเข้าไปในเซลล์โดยไม่ปลุกเร้าระบบภูมิคุ้มกันการค้นพบว่านักวิจัยที่ตีพิมพ์ในเอกสารหลายฉบับเริ่มต้นในปี 2548 ตาม Stat News ผลลัพธ์เหล่านี้ดึงดูดความสนใจของนักวิทยาศาสตร์สำคัญสองคน: คนที่ช่วยพบ Moderna และอีกคนหนึ่งที่ช่วยพบ Biontech
ในขั้นต้นทั้งสอง บริษัท ไม่ได้ออกเดินทางเพื่อพัฒนาวัคซีน mRNA กับโรคติดเชื้อ แต่ในที่สุดก็เริ่มขยายเข้าไปในสนามนั้นด้วย mRNA ไข้หวัด cytomegalovirus และไวรัสซิก้าวัคซีนในการพัฒนาหรือการทดลองทางคลินิก แต่แล้วไวรัสที่อันตรายถึงตายก็นำเสนอโอกาสที่ไม่ซ้ำกันในการทดสอบในกลุ่มคนจำนวนมากเพียงแค่เทคโนโลยีที่ทรงพลัง
เมื่อวันที่ 10 มกราคมนักวิจัยชาวจีนได้ตีพิมพ์ลำดับทางพันธุกรรมของนวนิยาย Coronavirus บน Preprint ออนไลน์; ภายในหนึ่งสัปดาห์ Weissman และทีมงานของเขาที่ University of Pennsylvania ได้พัฒนา mRNA สังเคราะห์กับไวรัสและทั้ง Moderna และ Pfizer ได้รับใบอนุญาตสูตรของทีมนี้จากมหาวิทยาลัยเพนซิลเวเนียตามมุมมองที่โพสต์เมื่อวันที่ 3 กันยายนในวารสารJAMA-
ภายใน 66 วันของการตีพิมพ์ลำดับ Moderna โดยความร่วมมือกับสถาบันโรคภูมิแพ้และโรคติดเชื้อแห่งชาติพัฒนาวัคซีนและเริ่มต้นการทดลองทางคลินิกครั้งแรกของสหรัฐอเมริกาเพื่อทดสอบกับ Covid-19
วัคซีนห้าชนิดในการทดลองทางคลินิกคือวัคซีน mRNA แม้ว่าพวกเขาจะทำจากสูตรต่าง ๆ แต่พวกเขาก็ใช้แนวคิดพื้นฐานเดียวกัน
ทั้งวัคซีนของ Moderna และ Pfizer ประกอบด้วย mRNA สังเคราะห์ที่มีรหัสสำหรับโปรตีนสไปค์ mRNA นั้นถูกห่อหุ้มไว้ในอนุภาคนาโนไขมันที่ทำหน้าที่เป็นม้าโทรจันแทรกซึมเข้าไปในเซลล์มนุษย์และส่งคำแนะนำในการสร้างเข็มโดยไม่ต้องตื่นขึ้นระบบภูมิคุ้มกัน เมื่อเซลล์ได้รับ mRNA พวกเขาจะสร้างสไปค์โปรตีนซึ่งจะกระตุ้นให้ระบบภูมิคุ้มกันสร้างคลังแสงของเซลล์เพื่อต่อสู้กับสไปค์โปรตีนและปกป้องร่างกายจาก SARS-COV-2
'เลียนแบบการติดเชื้อไวรัส'
วัคซีนที่พัฒนาโดย Moderna และ Pfizer นั้นประสบความสำเร็จอย่างมากเพราะพวกเขา "เลียนแบบการติดเชื้อไวรัส" โดยการเปิดใช้งานการตอบสนองทางภูมิคุ้มกันที่สำคัญสองประการในร่างกายดร. อ็อตโตหยางศาสตราจารย์ด้านการแพทย์ในการแบ่งโรคติดเชื้อและจุลชีววิทยาภูมิคุ้มกันวิทยา
การตอบสนองที่รู้จักกันดีเกี่ยวข้องกับแอนติบอดี: เซลล์ขับไล่โปรตีนสไปค์ที่พวกเขาทำ; สิ่งเหล่านี้กระตุ้นให้ระบบภูมิคุ้มกันสร้างแอนติบอดีต่อพวกเขาหยางบอกกับวิทยาศาสตร์การใช้ชีวิต แอนติบอดีพบได้ในเลือดเนื้อเยื่อและของเหลว - แต่พวกเขาไม่สามารถเข้าถึงไวรัสที่อยู่ในเซลล์แล้ว "ดังนั้นระบบภูมิคุ้มกันจึงพัฒนาวิธีจัดการกับสิ่งนั้น" หยางกล่าว
ที่เกี่ยวข้อง:14 Coronavirus Myths ถูกจับโดยวิทยาศาสตร์
การตอบสนองนั้นเกี่ยวข้องกับเซลล์นักฆ่า T หรือที่เรียกว่าเซลล์ CD8 T นักฆ่าเหล่านี้สแกนพื้นผิวเซลล์ - เซลล์แสดงชิ้นส่วนเล็ก ๆ ของโปรตีนทั้งหมดที่พวกเขาทำบนพื้นผิวของพวกเขา - และทำลายเซลล์ที่ติดเชื้อไวรัส วัคซีน SARS-COV-2 ยังสามารถโบกธงคำเตือนสำหรับเซลล์นักฆ่า T: หลังจาก mRNA กระตุ้นให้เซลล์ทำโปรตีนสไปค์เซลล์จะแสดงชิ้นส่วนที่ประมวลผลของมันบนพื้นผิวของมัน
สิ่งนี้ช่วยให้วัคซีน mRNA ได้เปรียบมากกว่าวัคซีนแบบดั้งเดิมเช่นวัคซีนสำหรับไข้หวัดใหญ่หรือโรคพิษสุนัขบ้าที่ทำจากเชื้อโรคที่ถูกฆ่าตายหรือโปรตีนเป้าหมาย วัคซีนไวรัสที่ถูกฆ่าไม่สามารถเข้าไปในเซลล์ได้ดังนั้นพวกมันจึงกระตุ้นแอนติบอดี แต่ไม่ใช่การตอบสนองของนักฆ่า T-cell
แต่วัคซีน mRNA ไม่ใช่คนเดียวที่กระตุ้นทั้งการตอบสนองทางภูมิคุ้มกันเหล่านี้ วัคซีนมหาวิทยาลัยอ๊อกซฟอร์ดทำจากไวรัสเย็นอ่อนตัวลงที่เรียกว่า adenovirus ที่ติดเชื้อลิงชิมแปนซีก็ทำเช่นกัน adenovirus นี้ได้รับการแก้ไขทางพันธุกรรมเพื่อไม่ให้ทำซ้ำในร่างกายและรวมถึงรหัสพันธุกรรมสำหรับสไปค์โปรตีน วัคซีนเหล่านี้ยังกระตุ้นให้เซลล์สร้างโปรตีนด้วยตัวเองแทนที่จะจัดเตรียมที่ทำไปแล้ว และเนื่องจากเซลล์สร้างโปรตีนจึงแสดงชิ้นส่วนของพวกมันบนพื้นผิว
วัคซีนเช่นวัคซีนออกซ์ฟอร์ดยังแสดงสัญญาที่ยอดเยี่ยมในอนาคตของการพัฒนาวัคซีนผู้เชี่ยวชาญกล่าวกับ Live Science และวัคซีนเวกเตอร์ดังกล่าวได้รับการศึกษาอย่างกว้างขวางเมื่อเปรียบเทียบกับวัคซีน mRNA ตามมุมมองของ JAMA แต่วัคซีนออกซ์ฟอร์ดที่พัฒนาขึ้นด้วยแอสตร้าเซเนก้ามีประสิทธิภาพน้อยกว่าวัคซีน mRNA ในการทดลองทางคลินิกในระยะปลายวัคซีนออกซ์ฟอร์ดมีประสิทธิภาพ 62% ในการป้องกัน COVID-19 ในผู้เข้าร่วมที่ได้รับสองปริมาณเต็มและ 90% มีประสิทธิภาพในการปกป้องผู้ที่ได้รับยาครึ่งครั้งเป็นครั้งแรกมีดหมอ-
ยังไม่ชัดเจนว่าทำไม แต่ความเป็นไปได้ที่สำคัญอย่างหนึ่งคือวัคซีนออกซ์ฟอร์ดอาจทำให้ระบบภูมิคุ้มกันมีจำนวนมากเมื่อผู้คนได้รับปริมาณเต็มเริ่มต้น นอกจากโปรตีนสไปค์แล้ว adenovirus ยังมีโปรตีนของตัวเอง เนื่องจากโปรตีนทั้งหมดเหล่านี้เป็นสิ่งแปลกปลอมต่อร่างกายระบบภูมิคุ้มกันจึงสร้างการป้องกันจากพวกเขาทั้งหมด “ ไม่มีทางที่ระบบภูมิคุ้มกันมีคำแนะนำใด ๆ ที่ 'โอเคฉันควรจะตอบสนองต่อสไปค์เท่านั้น” หยางกล่าว ในทางกลับกันวัคซีน mRNA นั้นมีเป้าหมายมากขึ้นโดยบอกว่าระบบภูมิคุ้มกันตอบสนองต่อโปรตีนสไปค์เท่านั้น
แต่ก่อนที่เราจะสามารถพูดได้ว่าวัคซีน mRNA นั้นดีกว่าตัวเลือกอื่น ๆ โดยพื้นฐานแล้วหยางกล่าวว่านักวิทยาศาสตร์จำเป็นต้องดูข้อมูลโดยละเอียดจากการทดลองแทนที่จะรวบรวมข้อมูลจาก "ตัวอย่างจากข่าวประชาสัมพันธ์" นอกจากนี้ยังไม่ทราบว่าการตอบสนองทางภูมิคุ้มกันที่เกิดจากวัคซีน mRNA จะอยู่ได้นานแค่ไหน ที่ถูกกล่าวว่าวัคซีน mRNA เป็น "เทคโนโลยีแรกที่ช่วยให้เราสามารถ [ตอบสนองต่อเซลล์นักฆ่า] โดยไม่ให้ไวรัสสดทั้งหมด" หยางกล่าว แม้ว่าวัคซีนไวรัสที่หายากมีชีวิต แต่อ่อนแอมีความเสี่ยงเล็กน้อยที่จะก่อให้เกิดโรคที่รุนแรงมากขึ้นในขณะที่วัคซีน mRNA เท่าที่เรารู้เขาไม่ได้กล่าวเสริม
วัคซีน mRNA ไม่รวมเข้ากับ DNA ของเรา (DNA ถูกเก็บไว้ในแกนภายในของเซลล์ที่เรียกว่านิวเคลียสสถานที่ที่ mRNA สังเคราะห์ไม่ไป) และ mRNA โดยทั่วไปจะลดลงหลังจากสองสามวัน Shivkumar กล่าว
ในวันแรกที่วัคซีนของไฟเซอร์ได้รับการจัดการให้กับคนหลายพันคนคนสองคนที่มีประวัติอาการแพ้อย่างรุนแรงมีอาการคล้ายภูมิแพ้ทำให้หน่วยงานกำกับดูแลของสหราชอาณาจักรเตือนผู้ที่มีอาการแพ้รุนแรงเพื่อหลีกเลี่ยงการได้รับวัคซีนนั้น แต่ผู้เชี่ยวชาญกล่าวว่าประชากรทั่วไปไม่ควรกังวลเกี่ยวกับการได้รับวัคซีนนี้และมันก็ไม่คาดคิดเลยเพราะอาการแพ้สามารถเกิดขึ้นได้กับวัคซีนจำนวนมากรายงานวิทยาศาสตร์สด-
"ฉันไม่เชื่อว่าวัคซีน mRNA มีโอกาสสำคัญมากขึ้นของอาการแพ้รุนแรงกว่าวัคซีนอื่น ๆ " จัสตินริชเนอร์ผู้ช่วยศาสตราจารย์ในภาควิชาจุลชีววิทยาและภูมิคุ้มกันวิทยาที่มหาวิทยาลัยอิลลินอยส์ การทดลองดูคล้ายกับวัคซีนอื่น ๆ “ ถ้ามีสิ่งใดฉันจะคาดการณ์ว่ามีโอกาสน้อยที่จะเกิดอาการแพ้ในวัคซีน mRNA เนื่องจากการผลิตไม่ต้องการไข่เหมือนวัคซีนอื่น ๆ ” เขากล่าว (วัคซีนไข้หวัดใหญ่ส่วนใหญ่ทำโดยใช้ไข่เพื่อให้สามารถมีบิตของโปรตีนไข่ตาม CDC-
สลับรหัส
ข้อได้เปรียบอย่างมากของวัคซีน mRNA คือการพัฒนาอย่างรวดเร็วและง่ายดาย
“ ความงามของแพลตฟอร์ม mRNA คือคุณสามารถสลับรหัสพันธุกรรมออกได้อย่างง่ายดาย” Richner กล่าว ในทางทฤษฎีหากนักวิทยาศาสตร์รู้ว่าโปรตีนใดที่จะกำหนดเป้าหมายไปยังไวรัสเพื่อหยุดยั้งการติดเชื้อเซลล์ของมนุษย์เช่นโปรตีนสไปค์สำหรับ SARS-COV-2 พวกเขาสามารถใช้แพลตฟอร์มเดียวกันที่พัฒนาขึ้นสำหรับวัคซีนอื่น ๆ เช่นวัคซีน COVID-19
ปัญหาที่แท้จริงอยู่ในการค้นหาเป้าหมายที่ถูกต้อง Richner กล่าว
เพราะนักวิทยาศาสตร์ได้ทำการวิจัยก่อนหน้านี้เกี่ยวกับสิ่งที่คล้ายกันไวรัสโคโรน่า- ผู้ที่ก่อให้เกิดโรคระบบทางเดินหายใจเฉียบพลันอย่างรุนแรง (SARS) และโรคระบบทางเดินหายใจในตะวันออกกลาง (MERS) - พวกเขารู้ตั้งแต่เนิ่นๆว่าโปรตีนสไปค์อาจเป็นเป้าหมายที่ดีที่สุด Richner กล่าว แต่พวกเขาอาจไม่ได้โชคดีกับไวรัสอื่น ๆ เช่นเดียวกับความล้มเหลวก่อนหน้านี้เช่นกับเอชไอวีได้เปิดเผย
วัคซีน mRNA มีราคาถูกกว่าง่ายขึ้นและเร็วขึ้นในการพัฒนาและในทางทฤษฎีขยายได้ง่ายขึ้นเมื่อเทียบกับวัคซีนดั้งเดิม นั่นเป็นเพราะเทคโนโลยีวัคซีนที่มีอายุมากกว่านั้นขึ้นอยู่กับการเติบโตของไวรัสหรือโปรตีนในห้องปฏิบัติการชิวคูมาร์กล่าว วัคซีนแบบดั้งเดิมมักจะปลูกในไข่หรือเซลล์จากนั้นอ่อนแอลงหรือถูกฆ่า
“ หลังจากได้รับความรู้เกี่ยวกับเชื้อโรค” นักวิจัยสามารถสังเคราะห์และมีวัคซีน mRNA พร้อมสำหรับการคลอดในเวลาประมาณหนึ่งสัปดาห์ Richner กล่าว "สำหรับการพัฒนาวัคซีนแบบดั้งเดิมกระบวนการนี้จะใช้เวลาอย่างน้อยหนึ่งเดือนและมักจะหลายเดือน"
mRNA เป็นสารเคมีที่สามารถทำในการตั้งค่าโรงงาน (เช่นในหลอดทดลองหรือถัง) "ค่อนข้างง่าย" เมื่อมีการจัดตั้งท่อส่ง "การผลิตจะเป็นข้อได้เปรียบที่ยิ่งใหญ่ในอนาคต" เมื่อไม่นานมานี้ไฟเซอร์ประสบความล่าช้าในการผลิต แต่ความล่าช้าเหล่านั้นเป็นเพียง "เพราะมันเป็นครั้งแรกที่ทำวัคซีน mRNA ในระดับนี้" เขากล่าวเสริม
ถึงกระนั้นการแลกเปลี่ยนทางพันธุกรรมที่ง่ายนี้ก็ไม่ใช่ความสามารถเพียงอย่างเดียวของวัคซีน mRNA เนื่องจากวัคซีน adenovirus เวกเตอร์ก็มีข้อได้เปรียบนี้เช่นกัน “ วัคซีนออกซ์ฟอร์ดนั้นเป็นแบบดั้งเดิมมากกว่า แต่มันก็กระโดดออกมาจากแบบดั้งเดิมเล็กน้อยเพราะมันมีกระดูกสันหลังเหมือนกัน” Shivkumar กล่าว ก่อนที่จะมีการระบาดใหญ่กลุ่มที่พัฒนาวัคซีนออกซ์ฟอร์ดกำลังทำงานกับวัคซีนกับ coronavirus ที่ทำให้ MERS ดังนั้น "พวกเขาเพิ่งเปลี่ยนในลำดับ SARS-COV-2 เป็นกระดูกสันหลังเดียวกัน" เธอกล่าว แต่ด้วยวัคซีนเวกเตอร์ adenovirus นักวิทยาศาสตร์ยังคงต้องพึ่งพากระบวนการทางชีวภาพที่ช้าลงคือการเติบโตของ adenovirus ในห้องปฏิบัติการ
ในทางทฤษฎีวัคซีน mRNA สามารถจัดการกับไวรัสใด ๆ - และวันหนึ่งอาจสามารถจัดการกับเชื้อโรคหลายชนิดในครั้งเดียวตามมุมมองของ JAMA แต่ในทางปฏิบัติเราจะไม่ทราบว่าวัคซีนเหล่านี้เป็นสากลสามารถกลายเป็นอย่างไรเมื่อเผชิญหน้ากับไวรัสใหม่ที่หลากหลาย SARS-COV-2 เป็น "ไม่ใช่ไวรัสที่ยากโดยเฉพาะอย่างยิ่ง" เดนนิสเบอร์ตันศาสตราจารย์ด้านภูมิคุ้มกันวิทยาและจุลชีววิทยาที่สถาบันวิจัย Scripps ในแคลิฟอร์เนียกล่าว มีแนวโน้มว่าจะมี "การทดสอบที่รุนแรงมากขึ้นและจากนั้นคุณจะสามารถตัดสินได้ดีขึ้นว่าวัคซีน RNA สากลจะเป็นอย่างไร แต่ก็ยังมี" ทุกโอกาส "mRNA สามารถปฏิวัติได้อย่างแท้จริง แต่เราต้องการข้อมูลเพิ่มเติมก่อนที่เราจะมั่นใจได้
ไม่ว่าจะด้วยวิธีใดไม่ว่าข้อมูลทางพันธุกรรมจะสามารถเปลี่ยนเข้าและออกจากวัคซีน mRNA ได้อย่างรวดเร็วเพียงใด "คุณไม่สามารถข้ามข้อมูลความปลอดภัยทั้งหมดได้" Richner กล่าว “ การชะลอตัวจะเป็นการทดลองทางคลินิกเสมอ” ริชเนอร์กล่าว
อุณหภูมิขั้วโลก

แม้จะสัญญาของพวกเขาวัคซีน mRNA ยังคงมีข้อ จำกัด บางประการ ตัวอย่างเช่นตอนนี้วัคซีน mRNA ของไฟเซอร์จะต้องเก็บไว้ที่อุณหภูมิขั้วของลบ 94 องศาฟาเรนไฮต์ (ลบ 70 องศาเซลเซียส) “ โดยเฉพาะอย่างยิ่งในประเทศกำลังพัฒนาและประเทศที่เป็นไปไม่ได้ที่จะมีตู้แช่แข็งลบ-80 ทุกที่ฉันคิดว่ามันยังไม่เหมาะดังนั้นคุณจะต้องพึ่งพาวัคซีนแบบดั้งเดิมมากขึ้น” Shivkumar กล่าว
วัคซีนของ Moderna สามารถเก็บไว้ที่อุณหภูมิช่องแช่แข็งของลบ 4 F (ลบ 20 C) ความแตกต่างของข้อกำหนดการจัดเก็บระหว่างวัคซีนทั้งสองน่าจะเกิดขึ้นกับสูตรที่ บริษัท ใช้ในการทำ อุณหภูมิที่เย็นมากอาจทำให้เปลือกอนุภาคนาโนหรือ mRNA มีเสถียรภาพมากขึ้นหยางกล่าว
แต่ถ้าวัคซีน mRNA เหล่านั้นสามารถเก็บและส่งมอบที่อุณหภูมิสูงขึ้นด้วยประสิทธิภาพที่น่าประทับใจที่พวกเขาแสดงให้เห็นว่า "ฉันสามารถจินตนาการได้ว่าพวกเขาจะเป็นผู้เปลี่ยนเกมทั่วโลก" Shivkumar กล่าวเสริม ในอนาคตไฟเซอร์อาจสามารถปรับปรุงวัคซีนให้มีเสถียรภาพมากขึ้นในอุณหภูมิที่สูงขึ้น Richner กล่าว
ที่เกี่ยวข้อง:ผู้สมัครวัคซีน coronavirus ที่มีแนวโน้มมากที่สุด
ในอดีตวัคซีน mRNA ไม่ได้ให้การตอบสนองที่แข็งแกร่งพอเมื่อเทียบกับวัคซีนแบบดั้งเดิมมากขึ้น Shivkumar กล่าว “ เนื่องจากด้วย mRNA คุณใช้ระดับต่ำเช่นนี้และลดลงอย่างรวดเร็วปริมาณโปรตีนที่ผลิตจะค่อนข้างต่ำกว่าถ้าคุณจะได้รับโปรตีนหรือไวรัสที่ถูกลดทอน” เธอกล่าว แต่นักวิทยาศาสตร์เห็นได้ชัดว่าได้คิดอย่างไรว่าจะทำให้ mRNA มีเสถียรภาพมากพอที่จะกระตุ้นการตอบสนองที่แข็งแกร่ง ในขณะที่สิ่งนี้จะต้องมีการตรวจสอบกับทุกเชื้อโรค แต่ก็ชัดเจนว่าเทคโนโลยีมี "ดีขึ้นอย่างแน่นอน" Shivkumar กล่าวเสริม
“ มันน่าตื่นเต้นมากที่ได้รับวัคซีน mRNA เหล่านี้” ดร. ออคตาวิโอรามิโล่หัวหน้าโรคติดเชื้อที่โรงพยาบาลเด็กทั่วประเทศโคลัมบัสโอไฮโอกล่าว แต่ "มันจะเป็นการดีถ้ามีมากกว่าหนึ่งกลยุทธ์" เพราะคุณไม่มีทางรู้ว่าจะติดอะไรเขาพูด ไม่ใช่ทุกแพลตฟอร์มที่จำเป็นสำหรับทุกเชื้อโรคโดยเฉพาะอย่างยิ่งเนื่องจากไวรัสแต่ละตัวอาจมีกลยุทธ์ที่ไม่ซ้ำกันในการซ่อนตัวจากระบบภูมิคุ้มกันเขากล่าวเสริม
สิ่งสำคัญคือต้องเข้าใจว่าวัคซีนเหล่านี้จะทำงานในเด็กและผู้สูงอายุได้อย่างไร Ramilo กล่าว แม้ว่าการทดลองจำนวนมากได้รวมถึงผู้เข้าร่วมผู้สูงอายุ แต่เด็ก ๆ ก็ไม่อยู่ เด็ก ๆ สามารถตอบสนองต่อวัคซีนที่แตกต่างจากผู้ใหญ่ Ramilo บอกกับ Live Science
โดยเฉพาะอย่างยิ่งระบบภูมิคุ้มกันของทารกเปลี่ยนไป "ในปีแรก" Ramilo กล่าว ไวรัสไข้หวัดใหญ่มีแนวโน้มที่จะส่งผลกระทบต่อเด็กและผู้สูงอายุอย่างรุนแรงกว่ากลุ่มอายุอื่น Ramilo กล่าว แต่วัคซีนไม่ทำงานเช่นกันในกลุ่มเหล่านั้นเขากล่าว ดังนั้นการมีหลายแพลตฟอร์มและทำความเข้าใจว่าพวกเขาทำงานอย่างไร "จะเป็นพื้นฐานในการใช้ประโยชน์และทำให้พวกเขาทำงานในสถานการณ์ที่แตกต่างกัน" เขากล่าวเสริม
และถ้าไวรัสใหม่อีกหลายปีต่อจากนี้เราหวังว่าเราจะได้เรียนรู้บทเรียนตั้งแต่ปี 2563 การระบาดใหญ่ทำหน้าที่เป็น "ข้อพิสูจน์แนวคิด" ที่ผู้เชี่ยวชาญ MRNA รอคอย วัคซีนที่เร็วที่สุดที่พัฒนาขึ้นจนถึงปัจจุบันก่อนการระบาดของโรค Covid-19 คือคางทูมวัคซีนซึ่งใช้เวลาสี่ปีในการพัฒนาและใบอนุญาตในปี 1967 ไม่นับปีที่ต้องใช้ในการพัฒนาวัคซีนอีโบลาวัคซีนเป็นการทดสอบที่เร็วที่สุดเท่าที่เคยมีมาในการทดลองทางคลินิกซึ่งใช้เวลาน้อยกว่าหนึ่งปี - ในระหว่างการระบาดของโรคอีโบลาทั่วแอฟริกาตะวันตก นั่นคือจนกระทั่งโลกต้องเผชิญกับการระบาดใหญ่
เพียงเก้าเดือนในการระบาดใหญ่ความจริงที่ว่าวัคซีนใหม่ได้เสร็จสิ้นการทดลองทางคลินิกแล้ว "ค่อนข้างน่าประทับใจ" หยางกล่าว "เมื่อคุณกำลังพูดถึงวัคซีนที่อาจได้รับการอนุมัติจาก FDA เพียงไม่กี่เดือนหลังจากที่มันถูกลองครั้งแรกในมนุษย์ที่รวดเร็วอย่างน่าอัศจรรย์"
"ฉันไม่แน่ใจว่าจริง ๆ แล้วมันอาจจะเร็วกว่านี้มาก"
เผยแพร่ครั้งแรกใน Live Science


